Des ongles des pieds jaunes attirent toujours l’œil et inquiètent légitimement. Si cette décoloration peut provenir d’une simple habitude esthétique, elle révèle souvent une infection fongique ou, plus rarement, un problème de santé général. Heureusement, identifier la cause exacte permet dans la plupart des cas de retrouver des ongles sains. Ce guide vous aide à décrypter les signaux de vos ongles, à savoir quand réagir et à choisir les soins adaptés pour traiter et prévenir durablement le jaunissement.
Comprendre pourquoi les ongles des pieds deviennent jaunes
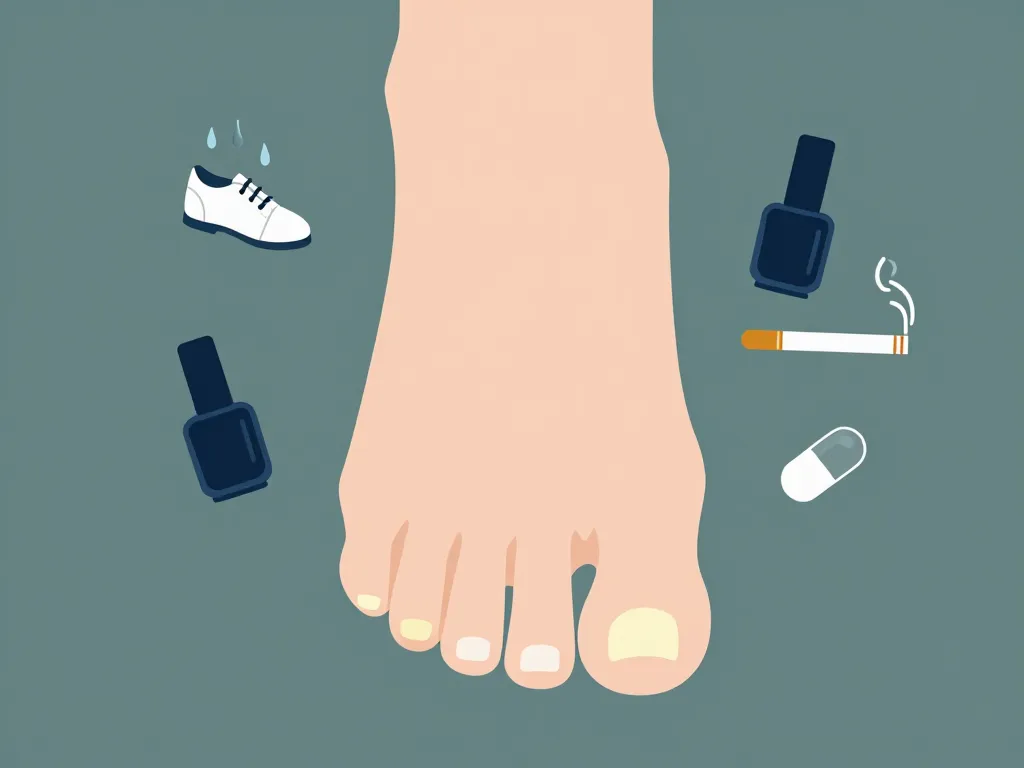
Les ongles des pieds jaunes peuvent aller d’une simple conséquence de vernis à un signe de maladie générale. Avant de penser au pire, il est important d’observer l’aspect global de l’ongle, la peau autour, ainsi que vos habitudes de vie. Cette première étape vous permet déjà de faire la différence entre une situation bénigne et un problème nécessitant un avis médical.
Quelles sont les causes les plus fréquentes des ongles des pieds jaunes
La mycose des ongles, également appelée onychomycose, arrive largement en tête des causes. Elle touche particulièrement les gros orteils et s’accompagne généralement d’un épaississement progressif de l’ongle, qui devient friable et se décolle parfois du lit de l’ongle. L’humidité constante dans les chaussures fermées favorise la prolifération des champignons responsables.
Le port prolongé de vernis, surtout dans les teintes foncées comme le rouge ou le noir, imprègne progressivement la kératine de l’ongle. Cette coloration superficielle apparaît quelques jours après le retrait du vernis et s’estompe généralement seule en quelques semaines. L’absence de base protectrice accentue ce phénomène.
Le tabagisme provoque aussi un jaunissement caractéristique, non seulement des ongles des mains, mais également des pieds chez les fumeurs réguliers. Les goudrons et la nicotine circulent dans tout l’organisme et altèrent la couleur naturelle de la kératine.
Certains médicaments comme les tétracyclines, les bêtabloquants ou les traitements contre le psoriasis peuvent modifier la couleur des ongles. Cette réaction dose-dépendante apparaît progressivement pendant le traitement et régresse après son arrêt.
Le vieillissement naturel ralentit la croissance des ongles et modifie leur composition. Après 60 ans, un léger jaunissement associé à un épaississement devient fréquent, même sans infection.
Reconnaître une mycose de l’ongle par ses signes caractéristiques
La mycose présente des signes distinctifs qui aident au diagnostic. L’ongle devient d’abord opaque et perd sa transparence naturelle, prenant une teinte jaune-brun qui commence généralement au bord libre avant de progresser vers la base. Cette évolution lente, sur plusieurs mois, distingue la mycose d’un traumatisme.
L’épaississement constitue un autre signe majeur. L’ongle s’épaissit parfois de plusieurs millimètres, rendant la coupe difficile avec un coupe-ongles ordinaire. Cette hypertrophie s’accompagne souvent d’une surface rugueuse et irrégulière.
Des débris blanchâtres ou jaunâtres s’accumulent sous l’ongle, dégageant parfois une odeur désagréable. Le nettoyage de ces débris reste compliqué car ils adhèrent à la face inférieure de l’ongle. L’ongle peut également se décoller partiellement du lit unguéal, créant un espace propice à la prolifération des champignons.
Si vous fréquentez régulièrement des piscines, hammams ou salles de sport, et que ces signes apparaissent sur un ou deux orteils seulement, l’origine fongique devient très probable. Les douches collectives représentent des lieux de contamination privilégiés.
Quand les ongles jaunes signalent-ils un problème de santé plus global
Dans certains cas, les ongles des pieds jaunes constituent un signal d’alerte d’une pathologie systémique. Le syndrome des ongles jaunes, rare mais caractéristique, associe des ongles épaissis et jaunes sur plusieurs doigts et orteils, un lymphœdème des membres inférieurs et des troubles respiratoires chroniques. Cette triade clinique nécessite un bilan médical approfondi.
Un diabète mal équilibré modifie la circulation sanguine périphérique et fragilise les défenses locales contre les infections. Les personnes diabétiques développent plus fréquemment des mycoses, mais présentent aussi des anomalies de croissance et de coloration des ongles indépendamment de toute infection.
Les troubles hépatiques chroniques peuvent entraîner un jaunissement généralisé, incluant les ongles, la peau et le blanc des yeux. Cette ictère s’accompagne habituellement d’autres symptômes comme une fatigue intense, des urines foncées ou des démangeaisons cutanées.
Des maladies respiratoires comme la bronchite chronique ou certaines pathologies pulmonaires rares modifient l’oxygénation des tissus périphériques et peuvent affecter l’aspect des ongles. L’association avec un essoufflement ou une toux persistante doit alerter.
Évaluer la gravité des ongles des pieds jaunes et savoir quand consulter
Tous les ongles jaunes ne nécessitent pas une urgence médicale, mais attendre trop longtemps peut compliquer le traitement. En observant quelques critères simples, vous pouvez décider s’il est raisonnable d’essayer d’abord des solutions locales ou s’il faut consulter rapidement. L’objectif est de ne pas banaliser un signal qui pourrait révéler un problème plus sérieux.
Comment savoir si vos ongles des pieds jaunes doivent inquiéter
Certains signes imposent une consultation rapide. Un ongle qui change brutalement d’aspect en quelques jours, devient très douloureux ou noirâtre nécessite un avis médical. Cette évolution rapide peut évoquer un hématome sous-unguéal infecté ou une autre complication.
La présence de stries brunes ou noires irrégulières dans le sens de la longueur de l’ongle, surtout si elles s’élargissent progressivement, doit être montrée à un dermatologue. Bien que rare, un mélanome peut se développer sous l’ongle et se manifester ainsi.
Un saignement spontané sous l’ongle sans traumatisme récent, ou une extension rapide du jaunissement à plusieurs ongles simultanément constituent également des motifs de consultation. De même, si l’ongle se déforme fortement, se fissure profondément ou provoque une gêne à la marche.
À l’inverse, un jaunissement léger et stable, sans douleur, apparu après plusieurs semaines de port continu de vernis sombre reste généralement bénin. Si l’ongle conserve sa forme normale, son épaisseur habituelle et ne s’effrite pas, l’observation sur quelques semaines suffit souvent.
Différencier un simple jaunissement esthétique d’une pathologie installée
Le test du temps aide à faire la différence. Après avoir retiré tout vernis et espacé les poses pendant quatre à six semaines, un ongle simplement coloré retrouvera progressivement sa teinte naturelle. Pendant cette période, des bains de pieds réguliers et un léger polissage doux accélèrent le renouvellement superficiel.
Si vous arrêtez de fumer ou réduisez significativement votre consommation de tabac, et que la couleur s’améliore sur quelques mois, la cause était probablement liée au tabagisme. Les ongles des pieds mettent entre 12 et 18 mois pour se renouveler complètement, la patience reste donc indispensable.
En revanche, un ongle qui persiste jaune malgré ces mesures, continue de s’épaissir, se décolle du lit unguéal ou développe des zones friables révèle généralement une atteinte structurelle. Une mycose installée ne disparaît jamais spontanément et nécessite un traitement spécifique.
Un examen mycologique réalisé par prélèvement de fragments d’ongle confirme ou infirme la présence de champignons. Ce geste simple, indolore, permet d’adapter précisément le traitement et d’éviter des mois de soins inefficaces.
Signes associés à surveiller en cas d’ongles des pieds jaunes persistants
Des symptômes généraux accompagnant les ongles jaunes orientent vers une cause systémique. Une fatigue inexpliquée, une perte de poids involontaire ou des sueurs nocturnes justifient un bilan médical complet, incluant des analyses sanguines.
L’apparition d’œdèmes des chevilles et des jambes, surtout si elle est progressive et symétrique, peut évoquer un trouble circulatoire, cardiaque ou le syndrome des ongles jaunes. Ces gonflements laissent une marque persistante quand on appuie avec le doigt.
Un essoufflement inhabituel, une toux persistante depuis plusieurs semaines ou des douleurs thoraciques nécessitent une consultation, particulièrement si les ongles de plusieurs orteils sont atteints simultanément. L’association de ces signes respiratoires et unguéaux oriente le diagnostic.
Des douleurs articulaires nouvelles, une peau très sèche généralisée, des troubles veineux marqués ou un jaunissement du blanc des yeux complètent le tableau et doivent être mentionnés au médecin pour accélérer le diagnostic.
Traiter les ongles des pieds jaunes selon la cause identifiée

Une fois la cause des ongles des pieds jaunes mieux cernée, les traitements deviennent plus ciblés et plus efficaces. Entre antifongiques, soins kératolytiques, ajustements de médicaments ou prise en charge d’une maladie générale, les options sont variées. L’essentiel est d’accepter que la repousse d’un ongle de pied soit lente et nécessite de la régularité.
Que faire contre les ongles des pieds jaunes dus à une mycose installée
Le traitement des mycoses repose sur des antifongiques locaux sous forme de vernis médicamenteux ou de crèmes. Les principes actifs comme l’amorolfine ou le ciclopirox pénètrent progressivement dans l’ongle pour détruire les champignons. Ces produits s’appliquent généralement une à deux fois par semaine pendant six à douze mois.
Avant chaque application, il faut limer la surface de l’ongle avec une lime jetable pour favoriser la pénétration du principe actif. Ce geste retire également les parties friables et améliore l’aspect esthétique. Ne réutilisez jamais la même lime pour éviter la réinfestation.
Dans les cas étendus ou résistants, un traitement oral par terbinafine ou itraconazole peut être prescrit. Ces médicaments diffusent dans tout l’organisme et atteignent l’ongle par voie sanguine. Ils nécessitent une surveillance médicale régulière, notamment des fonctions hépatiques, mais raccourcissent significativement la durée totale du traitement.
Les mesures d’hygiène accompagnent toujours le traitement médicamenteux. Portez des chaussures respirantes, changez de chaussettes quotidiennement, et désinfectez l’intérieur de vos chaussures avec un spray antifongique. Séchez soigneusement vos pieds après chaque douche, en insistant entre les orteils.
| Type de traitement | Durée moyenne | Avantages | Inconvénients |
|---|---|---|---|
| Vernis antifongique | 6 à 12 mois | Application locale, peu d’effets secondaires | Traitement long, nécessite régularité |
| Traitement oral | 3 à 6 mois | Plus rapide, efficace sur mycoses étendues | Surveillance hépatique, interactions médicamenteuses |
| Traitement combiné | 3 à 9 mois | Meilleur taux de guérison | Coût plus élevé |
Remèdes naturels et soins maison sont-ils utiles ou risqués
Les bains de pieds au vinaigre blanc créent un environnement acide défavorable aux champignons. Diluez une mesure de vinaigre dans deux mesures d’eau tiède et trempez vos pieds pendant 15 minutes, trois fois par semaine. Ce remède peut améliorer un début de jaunissement mais ne suffit pas contre une mycose installée.
L’huile essentielle d’arbre à thé possède des propriétés antifongiques documentées. Appliquée pure sur l’ongle deux fois par jour après l’avoir diluée dans une huile végétale, elle peut ralentir la progression d’une infection débutante. Attention toutefois aux allergies cutanées, testez toujours sur une petite zone avant usage généralisé.
Le bicarbonate de soude en pâte épaisse appliqué sur l’ongle absorbe l’humidité et limite la prolifération fongique. Laissez poser 10 minutes avant de rincer. Ce geste simple complète un traitement médical mais ne le remplace pas.
L’automédication prolongée sans amélioration visible après quatre à six semaines devient contre-productive. Elle retarde le diagnostic précis et permet à l’infection de s’étendre ou de s’enkyster profondément dans l’ongle. Les remèdes naturels conviennent aux situations légères ou en complément d’un traitement médical, jamais en remplacement d’une consultation nécessaire.
Adapter ses traitements et habitudes en cas de maladie chronique associée
Les personnes diabétiques doivent surveiller quotidiennement leurs pieds et réagir très rapidement face à toute anomalie d’ongle. Une mycose banale peut évoluer vers une infection plus profonde en raison de la diminution des défenses immunitaires locales. Consultez votre médecin traitant ou un podologue dès l’apparition d’un jaunissement.
En cas de troubles circulatoires des membres inférieurs, l’apport sanguin insuffisant ralentit la guérison et la repousse de l’ongle. Le traitement de la pathologie vasculaire sous-jacente, par médicaments ou parfois chirurgie, améliore indirectement l’état des ongles. Une prise en charge globale reste indispensable.
Si un médicament semble responsable du jaunissement, n’arrêtez jamais le traitement de votre propre initiative. Discutez avec votre médecin d’un éventuel ajustement de dose ou d’une alternative thérapeutique. Certains traitements essentiels ne peuvent être interrompus et le jaunissement constitue alors un effet secondaire acceptable.
Les pathologies hépatiques nécessitent un suivi spécialisé. L’amélioration de la fonction hépatique, par traitement adapté et hygiène de vie, se reflète progressivement sur l’aspect des ongles. Cette amélioration prend plusieurs mois en raison de la lenteur naturelle de repousse.
Prévenir le jaunissement des ongles des pieds et protéger leur santé sur le long terme
Prévenir vaut largement mieux que rattraper des ongles déjà très atteints, surtout au niveau des pieds où la repousse est lente. De petits ajustements d’hygiène, de chaussage et de soins esthétiques suffisent souvent à conserver des ongles clairs et solides. Vous gagnerez en confort au quotidien et limiterez le risque de mycose ou de complications.
Gestes d’hygiène essentiels pour éviter les ongles des pieds jaunes
Le lavage quotidien des pieds à l’eau tiède et au savon doux constitue la base de la prévention. Insistez particulièrement entre les orteils où l’humidité stagne facilement. Un nettoyage superficiel ne suffit pas, prenez le temps de bien frotter ces zones avec vos doigts ou une brosse souple.
Le séchage minutieux suit immédiatement le lavage. Tamponnez avec une serviette propre, sans frotter violemment, et passez délicatement entre chaque orteil. L’humidité résiduelle favorise la macération et la multiplication des champignons. En été ou après le sport, un sèche-cheveux en position froide peut compléter le séchage.
La coupe régulière des ongles, toutes les trois à quatre semaines, limite l’accumulation de débris sous le bord libre. Coupez droit, perpendiculairement à l’axe de l’orteil, sans arrondir les coins pour éviter les ongles incarnés. Utilisez un coupe-ongles propre, désinfecté à l’alcool avant et après usage.
Changez vos chaussettes quotidiennement, en privilégiant des matières absorbantes comme le coton ou les fibres techniques qui évacuent l’humidité. Évitez les chaussettes synthétiques bon marché qui font transpirer. Si vos pieds transpirent beaucoup, changez-les même deux fois par jour.
Alternez vos chaussures fermées pour leur laisser le temps de sécher complètement entre deux ports. Une paire portée quotidiennement reste humide en permanence, créant un environnement idéal pour les champignons. Aérez vos chaussures en retirant les semelles quand c’est possible.
Vernis, faux ongles et pédicure comment limiter les effets indésirables
Appliquez toujours une base protectrice transparente avant le vernis coloré. Cette couche intermédiaire empêche les pigments de pénétrer directement dans la kératine de l’ongle et réduit considérablement le risque de jaunissement. Choisissez des bases enrichies en silicium ou en calcium pour renforcer simultanément l’ongle.
Laissez vos ongles respirer quelques jours entre deux poses de vernis, particulièrement après avoir porté des teintes foncées pendant plusieurs semaines. Cette pause permet à l’ongle de retrouver son hydratation naturelle et facilite l’élimination des éventuelles traces de pigments.
Retirez le vernis avec un dissolvant sans acétone, moins agressif pour la kératine. L’acétone assèche fortement l’ongle et le rend poreux, favorisant la pénétration des pigments lors des applications suivantes. Imbibez un coton et laissez-le poser quelques secondes sur l’ongle avant d’essuyer doucement.
En institut, assurez-vous que le matériel soit correctement désinfecté ou à usage unique. Les limes, repousse-cuticules et coupe-ongles mal nettoyés transmettent facilement les mycoses d’un client à l’autre. N’hésitez pas à poser la question sur les protocoles d’hygiène.
Limitez le port de faux ongles à des occasions ponctuelles. Portés en continu, ils empêchent l’ongle naturel de respirer et créent un espace confiné propice aux infections. La dépose doit être réalisée délicatement, sans arracher ni forcer, pour ne pas endommager la surface de l’ongle.
Protéger ses pieds en milieu humide et réduire le risque de mycose
Dans les piscines, saunas et douches collectives, portez systématiquement des tongs ou claquettes personnelles. Marcher pieds nus sur ces sols humides fréquentés expose directement vos ongles et votre peau aux champignons présents. Cette précaution simple réduit drastiquement le risque de contamination.
Après la baignade ou la douche en milieu collectif, séchez immédiatement vos pieds avant de remettre vos chaussettes. Ne laissez pas vos pieds humides macérer dans des chaussures fermées. Si possible, enfilez des sandales ouvertes le temps que vos pieds sèchent complètement.
Ne partagez jamais vos serviettes de bain, chaussons, chaussettes ou accessoires de pédicure. Les champignons se transmettent très facilement par contact indirect avec des objets contaminés. Même en famille, chacun doit avoir son propre matériel de soin des pieds.
Désinfectez régulièrement vos accessoires de pédicure à l’alcool à 70° ou avec un spray désinfectant adapté. Les limes, coupe-ongles et ciseaux accumulent des fragments d’ongles potentiellement contaminés. Cette hygiène rigoureuse évite l’auto-contamination d’un orteil à l’autre.
Si vous remarquez un début d’anomalie après un séjour en milieu humide collectif, réagissez rapidement. Un bain de pieds antifongique préventif, une surveillance accrue et l’arrêt temporaire du vernis permettent souvent d’éviter qu’une contamination légère ne devienne une mycose installée nécessitant des mois de traitement.
Les ongles des pieds jaunes constituent rarement une fatalité. Identifier précocement la cause, qu’il s’agisse d’une mycose, d’une habitude esthétique ou d’un signal de santé générale, permet dans la grande majorité des cas de retrouver des ongles sains. La régularité dans les soins et la prévention reste votre meilleur allié pour conserver des pieds en bonne santé sur le long terme.
- Soin blush de peau embryolisse : avis, résultats et conseils d’usage - 25 février 2026
- Shampoing juste avis sincères : efficacité, composition et résultats - 25 février 2026
- Embryolisse anti âge avis : efficacité réelle, résultats et limites - 24 février 2026